中国子宫颈细胞学正常及低级别病变的女性中,高危型HPV感染前三位分别为HPV52/16/58,中国女性HPV52型的感染率是全球女性的近两倍。来自粤北人民医院的马冰冰、胡红波等教授开展了一项研究,考察HPV52型单一或多重感染中,病毒载量与TCT之间的相关性,为宫颈癌筛查中HPV52阳性妇女的临床管理提供信息。

研究结论
HPV52病毒载量是TCT结果(≥LSIL)的独立危险因素。HPV52病毒载量与≥LSIL之间的关系不是线性的,病毒载量可作为HPV52阳性患者的分诊指标,从而改善HPV52阳性妇女筛查后的临床管理。
研究方法
该研究回顾性研究了2020年1月至2022年12月期间,在粤北人民医院检测有HPV定量结果(威尼斯wns·8885566产品检测)的1882例女性,其中533例HPV52检测呈阳性,去除40例与HPV16/18共感染为阳性的患者及5例无法计算HPV52载量的患者,最终纳入488例患者。

数据分析
结果按3个模型分析:模型1(未调整协变量),模型2(调整年龄),模型3(调整年龄和感染类型)。一个广义可加模型用于调整所有协变量,评估非线性关系,并绘制平滑曲线。在存在非线性的情况下,采用递归算法来确定感染点。基于感染点的两侧建立了一个分段线性模型。采用对数似然比检验P值构建最佳拟合模型。如果p值为≤0.05,则病毒载量与TCT之间的相关性为非线性,否则为线性。
研究结果
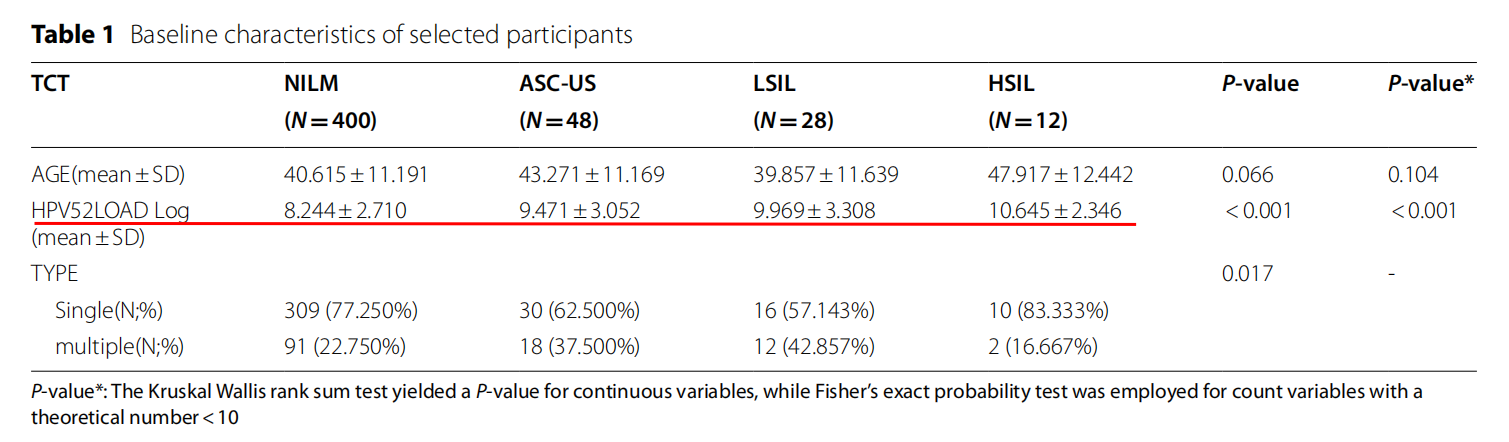
▍所选参与者的基线特征
本研究共纳入488例HPV52型阳性女性,其中400例细胞学正常,48例ASCUS,28例LSIL,12例HSIL,6例ASCH和1例SCC。TCT组(ASCUS、LSIL、HSIL)的HPV 52病毒载量高于NILM组,且差异具有统计学意义。此外,在所有TCT组中,单一型别感染的百分比均高于多重感染,差异有统计学意义。
 ▍基线特征和TCT结果(≥LSIL)
▍基线特征和TCT结果(≥LSIL)
TCT结果分为≤ASCUS和≥LSIL,年龄分低、中、高三个亚组进行分析。随着年龄的增长,≥LSIL的风险也增加,但没有达到统计学意义(P>0.05)。在感染类型比较中,相比单一感染组,多重感染组≥LSIL的风险升高67.5%,但差异无统计学意义(P=0.139)。对于HPV52载量,随着载量的增加,≥LSIL的风险上升25.5%,具有显著的统计学差异(P<0.001)。

▍HPV52载量和TCT结果(≥LSIL)关系
为了建立HPV52载量与≥LSIL之间的关系,研究对三个模型进行了检验,分析其效应值。模型1(未调整变量)中,≥LSIL结果显示,HPV52载量每增加一个lg值,其风险就显著增加25.5%(P<0.001)。将病毒载量分为高、中、低三个组,与低载量组(5.451)相比,中载量组(8.338)的风险未显著增加,而高载量组(11.739)的风险显著增加了2.3倍。
模型2(调整年龄)和模型3(调整年龄及感染类型)均显示HPV52载量的增加与≥LSIL的风险之间存在显著相关性,分别增加了26.9%和26.6%。当分析三组病毒载量时,高载量组的风险也显著增加,分别增加了2.557倍(模型2)和2.669倍(模型3)。这表明≥LSIL结果可归因于HPV52载量,病毒载量可作为一个明显的危险因素。
单一感染和多重感染分析显示,在单一感染人群中,载量增加与≥LSIL的风险升高55.6%存在显著相关性(P<0.001)。在多重感染的人群中,≥LSIL的风险下降6.4%,但没有统计学差异。当按年龄分组分析时,尽管高年龄组的细胞学异常风险增加了46%,但低、中、高年龄亚组之间没有显著差异。
 ▍HPV52病毒载量和≥LSIL结果呈非线性
▍HPV52病毒载量和≥LSIL结果呈非线性
根据模型3(调整年龄和感染类型),平滑曲线变化显示HPV52病毒载量与≥LSIL结果呈非线性关系。载量经lg值换算后,在0-8.95之间,HPV52病毒载量每增加一个lg值,≥LSIL的风险显著增加4.508倍。在8.95-11.35的范围内,≥LSIL的风险增加10.4%,没有显著差异。然而,当HPV52载量超过11.35时,≥LSIL的风险增加了99.5%,有显著差异。

多重感染人群的病毒载量与≥LSIL呈U型曲线相关,感染点为12.095。在0-12.095的范围内,HPV 52病毒载量每增加一个lg,出现≥LSIL的风险就降低了23.2%,但这没有统计学意义。然而,一旦值超过12.095,≥LSIL的风险增加2.025倍,具有统计学意义。
 HPV检测用于宫颈癌筛查,其敏感性高,但特异性不足。在这项研究中,考察了HPV52的病毒载量和TCT结果的相关性,并确定病毒载量可以作为HPV52检测阳性患者的分流指标,通过密切监测HPV52病毒载量,有可能加强对HPV52检测呈阳性妇女的临床护理。
HPV检测用于宫颈癌筛查,其敏感性高,但特异性不足。在这项研究中,考察了HPV52的病毒载量和TCT结果的相关性,并确定病毒载量可以作为HPV52检测阳性患者的分流指标,通过密切监测HPV52病毒载量,有可能加强对HPV52检测呈阳性妇女的临床护理。

